Con la edad, aumenta el riesgo de desarrollar enfermedades de la columna y las articulaciones. Esto se debe a cambios degenerativos y destructivos en el cuerpo. Una de las enfermedades más comunes es la osteoartritis de la articulación del tobillo.
Osteoartritis del tobillo: ¿qué es?
La osteoartritis de tobillo es una enfermedad crónica y no se puede curar por completo. Según las estadísticas, el 10% de las personas padecen este trastorno distrófico. Las personas mayores de 40 años son especialmente susceptibles a esto. La enfermedad puede provocar discapacidad. Por lo tanto, debe tratarse con prontitud y competencia.
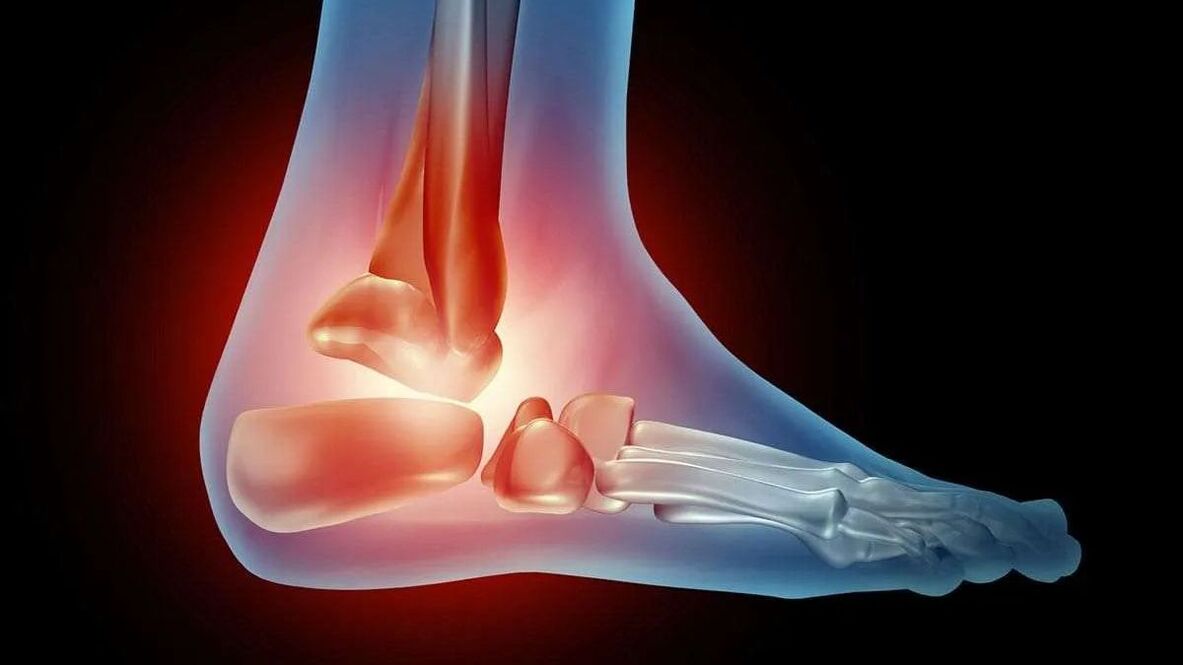
La articulación del tobillo está formada por el peroné, el astrágalo y la tibia, dos tobillos y ligamentos articulares. La osteoartritis causa inflamación y destrucción del cartílago de la articulación. El tejido óseo se daña y deforma a medida que avanza la patología.
código ICD 10
ICD significa Clasificación Internacional de Enfermedades. En dicho documento, a cada enfermedad se le asigna un código específico. Este código consta de letras y números y se indica en el certificado de baja por enfermedad cuando se realiza el diagnóstico. Gracias a él, un médico de cualquier país podrá comprender qué padece el paciente y dónde se localiza el foco patológico.
El diagnóstico de la osteoartritis se presenta en un bloque con 5 títulos y varios subtítulos. La osteoartritis del tobillo está incluida en la categoría M19. Esta sección se divide en 5 subsecciones. El carácter después del punto indica la etiología. Entonces, 0: estos son cambios degenerativos determinados genéticamente, 1: cambios postraumáticos, 2: cambios distróficos en el contexto de una patología endocrina, vascular o inflamatoria, 8: estas son otras causas especificadas, 9: una enfermedad de causa desconocida. Por ejemplo, el código es M19. 1 sobre la artrosis de la articulación del tobillo como consecuencia de una lesión.
causas
La patología se desarrolla por varias razones. Los factores desencadenantes de la aparición de la enfermedad en adultos son:
- Mayor estrés en la articulación. Los médicos suelen observar cambios degenerativos en el cartílago y el tejido óseo en pacientes obesos y en deportistas profesionales (futbolistas, culturistas, corredores y bailarines).
- Diabetes mellitus.
- Lesión en el tobillo.
- Use zapatos incómodos y camine con tacones.
En los niños, la patología se desarrolla por las siguientes razones:
- Tirotoxicosis.
- Displasia tisular.
- Lesión.
- Predisposición genética.
- Fractura.
- Inflamación de las articulaciones.
- Dislocación.
Síntomas
Las siguientes manifestaciones son típicas de la artrosis de tobillo:
- Dolor. Aparece después de permanecer en una posición. Cuando una persona intenta ponerse de pie y apoyarse en la pierna, experimenta un dolor punzante (dolor) y rigidez de movimiento. Después de unos pocos pasos los síntomas desaparecen. El dolor ocurre durante y después de la actividad física.
- Chasquidos, crujidos en el tobillo al caminar.
- Restricción de movimiento.
- Hinchazón debajo de los tobillos.
- Hipotrofia, debilidad del aparato ligamentoso.
- Deformación de la articulación (típica de una enfermedad avanzada).
grados
Existen diferentes grados de osteoartritis. Pasan muchos años desde los primeros signos de cambios degenerativos en las articulaciones hasta la pérdida de movilidad. Si comienza la terapia a tiempo, existe la posibilidad de detener la progresión de la enfermedad. El éxito del tratamiento depende de la etapa en la que se detectó la patología.
Grados de artrosis de la articulación del tobillo:
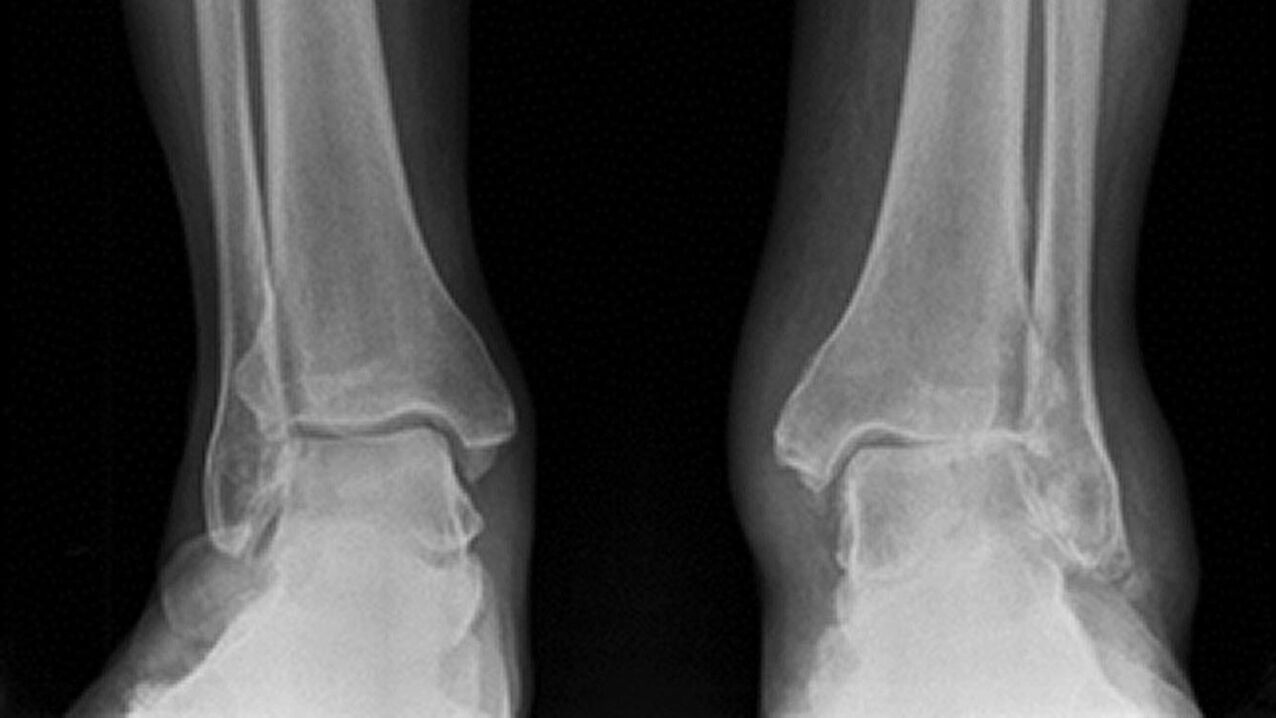
- Primero. El proceso degenerativo apenas ha comenzado a desarrollarse y no causa muchas molestias en una persona. Los únicos síntomas son rigidez matutina temporal en las piernas, fatiga y dolor leve. Se produce un sonido crujiente cuando se flexiona y extiende el pie. No se ven cambios patológicos en la radiografía. El pronóstico del tratamiento farmacológico es favorable.
- Segundo. Los síntomas de la enfermedad se intensifican. La rigidez matutina no desaparece hasta aproximadamente una hora después. El dolor aparece al inicio de la marcha. Después de caminar sólo 1 km, sientes mucho cansancio en las piernas. Cuando el tobillo se mueve, se produce un crujido. Las radiografías muestran osteofitos, la convergencia de los extremos de los huesos. Está indicado tratamiento quirúrgico.
- Tercero. El síndrome de dolor ocurre no sólo durante el movimiento, sino también en reposo. Sin narcóticos, una persona no puede trabajar ni descansar normalmente. El paciente no puede moverse de forma independiente. La radiografía muestra grietas, aplanamiento de las superficies articulares, osteofitos y subluxaciones. El tratamiento es quirúrgico y médico.
- Cuatro. Las manifestaciones de la enfermedad son leves. El dolor desaparece. Pero la rigidez del movimiento no permite que una persona camine. El cartílago en la cuarta etapa queda completamente destruido. La radiografía muestra la curación del espacio articular.
diagnóstico
Al hacer un diagnóstico, el médico determina el grado de la enfermedad y observa cualquier exacerbación. Para ello se utilizan tecnologías de laboratorio y hardware:
- Análisis de sangre (detallado).
- Pruebas de reumatismo.
- Ultrasónico.
- CONNECTICUT.
- Prueba de PCR.
- Radiografía.
- resonancia magnética.
Tratamiento
La terapia debe ser integral e incluir la toma de medicamentos, el uso de métodos fisioterapéuticos y la realización de ejercicios físicos terapéuticos.
Al paciente se le recetan los siguientes medicamentos:
- Medicamentos antiinflamatorios no esteroideos.
- Condroprotectores.
- Analgésico.
- Hormonas corticosteroides.

La movilidad articular se restablece mediante terapia manual y procedimientos que utilizan un dispositivo especial. La fisioterapia acelera la regeneración y estimula la circulación sanguínea en la articulación afectada. La estimulación eléctrica, la terapia con láser y el ultrasonido son efectivas. Si los cambios distróficos son pronunciados, se realiza endoprótesis.
prevención
Puede prevenir la artrosis de tobillo siguiendo las siguientes reglas:
- Mantenga el peso dentro de los límites normales.
- Fortalece la columna con ejercicios especiales.
- Evite lesiones.
- Corregir anomalías congénitas de la estructura articular.
- Dejar de fumar y beber bebidas alcohólicas.
- Trate los trastornos endocrinos y vasculares de manera oportuna.
- Hágase exámenes preventivos periódicos si tiene una predisposición genética a la enfermedad.
















































